日光過敏症(光線過敏症)とは?
「日光過敏症」の可能性も
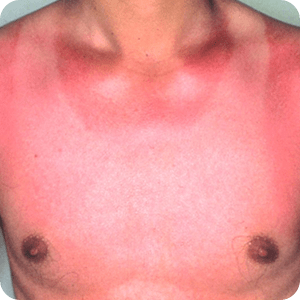
光線過敏症の症例画像
症例画像を鮮明にする
※ボタンを押下することで症例画像が切り替わります。
- 日光過敏症は、健康体の人では問題が生じない程度の日光に過剰に反応して皮膚に炎症が起きている状態です。
- 日光過敏症は、一つの病気ではなく、光線に当たることによって発生する皮膚疾患の総称で、光線過敏症ともいいます。
- 日光過敏症にはいろいろな原因があり、症状の出方にも赤くなるもの、かゆいブツブツや水ぶくれができるもの、蕁麻疹が出るものなどさまざまなタイプがあります。
- 一般的な日焼けとは、原因やメカニズムが違います。いわゆる日焼けは、日光に含まれる有害な紫外線(目に見えない光線)によって、肌がやけどをしたような状態になることで、真夏に多く、誰にでも起こり得るものです。一方、日光過敏症は、特定のアレルギーや体質、薬剤の影響などの背景を持つ人が、日光に当たって発症します。紫外線だけでなく、可視光線(目に見える光)によっても起きることもあり、夏以外でも発症する可能性があります。上記の特徴が当てはまらない場合は以下のページをご覧ください。
原因
日光過敏症には、大きく分けて外因性と、内因性の2つのタイプがあります。
- 外因性…口にした、あるいは肌に触れることによって体内に取り込んだ薬剤や食品などに含まれる物質が皮膚に運ばれ、そこに光線があたることで物質が変化し、皮膚の炎症を引き起こします(例:肌に触れた化粧品・植物成分・貼り薬や、口にした食品・薬剤など)。
外因性の日光過敏症には、これらの物質に対する免疫反応を介して発症するもの(光アレルギー性)と、特殊な物質に日光が当たることによって直接肌にダメージを与えるもの(光毒性)があります。 - 内因性…特定の遺伝子疾患や代謝疾患を持つ人が、光線を浴びることで発症します。
- 日光過敏症が疑われるときは、医療機関を受診してできるだけ原因を特定し、適切に対処する必要があります。
- 日光過敏症は原因不明で起きることもありますが、原因がはっきりしているものにはそれぞれ疾患名がつけられています。
日光過敏症を発症する主な疾患
- 日光蕁麻疹…日光に当たった直後にかゆみを伴う赤みが出ます。皮膚の中に存在する何かしらのアレルゲンに日光の刺激が加わることで、即時型アレルギー反応を引き起こします。可視光線が発症のきっかけになることが多いと考えられていますが、紫外線によって発症するものもあります。
- 多形日光疹…若い女性に多くみられ、日光が当たった部位にかゆみを伴う赤みやブツブツ、小さな水ぶくれができます。原因は不明ですが、夏場に多い傾向があります。ほとんどは次第に症状が軽くなり、自然に治ることがあります。
- 薬剤性光線過敏症・光接触皮膚炎…外因性の化学物質によって引き起こされる光線過敏症です。薬剤性光線過敏症では、内服薬の服用後に日光が当たった皮膚の広い範囲に赤い発疹が出ます。一方、光接触皮膚炎では湿布薬や塗り薬を付けた部位に日光が当たることで、境界線のはっきりとしたかぶれ症状が現れます。いずれも、薬品に含まれる成分が紫外線によって変化し、光毒性を持つ、あるいはアレルギー反応を引き起こすことで発症します。医薬品の他、化粧品やサンスクリーン剤の成分や、果汁、植物エキスによっても発症します。
- その他の疾患…色素性乾皮症やポルフィリン症などがあります。
一部の抗菌薬や鎮痛剤、高血圧のお薬などが原因となっていることも考えられるので主治医にご相談ください。
治療法
- 日光過敏症を引き起こす原因は化学物質や遺伝子の異常などさまざまです。日光過敏症の中には、重篤な症状につながるものもあり、医療機関での適切な治療が必要です。
「日焼けではなく、日光過敏症かな?」と思ったら、自己判断せず医師に相談しましょう。 - 医療機関では、患部の観察、患者の年齢や病歴などの情報、発症タイミングや食べたもの、使用した薬剤などの問診や検査などから発症の原因やメカニズムを特定します。受診時には、症状が出たときの写真などを持参すると、診断に役立つことがあります。
- 外因性の日光過敏症…原因となる物質(内服薬、外用薬、化粧品、食品など)を避けることで、症状が出なくなります。ただし、内服薬など、原因となる物質の使用を中止したとしても、しばらくは原因物質が体内に残っているので、約一週間はできるだけ光線を浴びないように工夫しましょう。
- 内因性の日光過敏症…遺伝子によるものなど、生涯にわたって付き合っていかなくてはならないものもあり、対処法はそれぞれ異なります。
基本的には遮光をしながら、原因となる疾患の治療を行います。かゆみ、赤みなどの皮膚症状に対しては、抗ヒスタミン薬の内服治療を行うこともあります。
外因性、内因性共に、局所療法としては、ステロイド外用剤を使って、皮膚の赤みやかゆみなどを抑える治療を行います。
予防法
- 日光過敏症の発症を防ぐには、肌を遮光することが大切です。日光過敏症と診断されたら、日頃から肌に直射日光を浴びないように、気をつけましょう。
- 日差しのきつい季節や時間帯、地域などでの外出時には特に注意が必要です。気象庁が発表するUVインデックスを参考に、必要な対策を取りましょう。UVインデックスとは、紫外線による人体への影響の度合いを表す指標で、季節、時間帯、地域ごとに大きく変化します。UVインデックスは、1~11までの数値で表され、数字が大きいほど人体への悪影響が大きいことを示します。自分の住んでいる地域のUVインデックスをチェックし、日差しの強さに応じた対策を行いましょう。
表:UVインデックスと対策
| UVインデックス | 人体に影響を及ぼす紫外線量 | 必要な紫外線対策 |
| 1~2 | 弱い | 安心して戸外で過ごせます。 |
| 3~5 | 中程度 | 日中はできるだけ日陰を利用しよう。 |
| 6~7 | 強い | できるだけ長袖シャツ、日焼け止め、帽子を利用しよう。 |
| 8~10 | 非常に強い | 日中の外出はできるだけ控えよう。 |
| 11+ | 極端に強い | 必ず長袖シャツ、日焼け止め、帽子を利用しよう。 |
(環境省 紫外線 環境保護マニュアル2020)
- 紫外線に反応して発症する日光過敏症では、日頃から日焼け止めを活用するのも有効です。しかし、光線過敏症の中には、可視光線が原因のものもあるので注意が必要です。日焼け止めは、紫外線をブロックする働きはあるものの、可視光線を遮ることはできません。可視光線が原因だとわかっている場合は、衣服や帽子、日傘などで日差しそのものを遮るようにしましょう。
- 明らかに軽傷の場合は、赤みやブツブツを掻きむしってしまう前に、ステロイド外用剤を塗って対処しましょう。ただし、症状の範囲が手のひら2~3枚分を超える場合、あるいは症状が改善しなかったり、悪化してしまったりした場合は、すみやかに受診しましょう。
監修

帝京大学医学部皮膚科 名誉教授
渡辺晋一先生
1952年生まれ、山梨県出身。アトピー性皮膚炎治療・皮膚真菌症研究のスペシャリスト。その他湿疹・皮膚炎群や感染症、膠原病、良性・悪性腫瘍などにも詳しい。東京大学医学部卒業後、同大皮膚科医局長などを務め、85年より米国ハーバード大マサチューセッツ総合病院皮膚科へ留学。98年、帝京大学医学部皮膚科主任教授。2017年、帝京大学名誉教授。帝京大学医真菌研究センター特任教授。2019年、『学会では教えてくれない アトピー性皮膚炎の正しい治療法(日本医事新報社)』、2022年『間違いだらけのアトピー性皮膚炎診療(文光社)』を執筆。